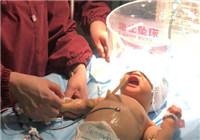
今天上午,看着普通保温箱里的一个房姓宝宝安然入睡,黄疸指数等一切正常,市妇幼保健院新生儿科主任医师吴新萍悬着的一颗心终于放了下来。谁能想到,这个出生不过7天的宝宝,在几天前刚经历一场生死搏斗。
妈妈血型比熊猫血还稀有
宝宝出现严重溶血成了“小黄人”
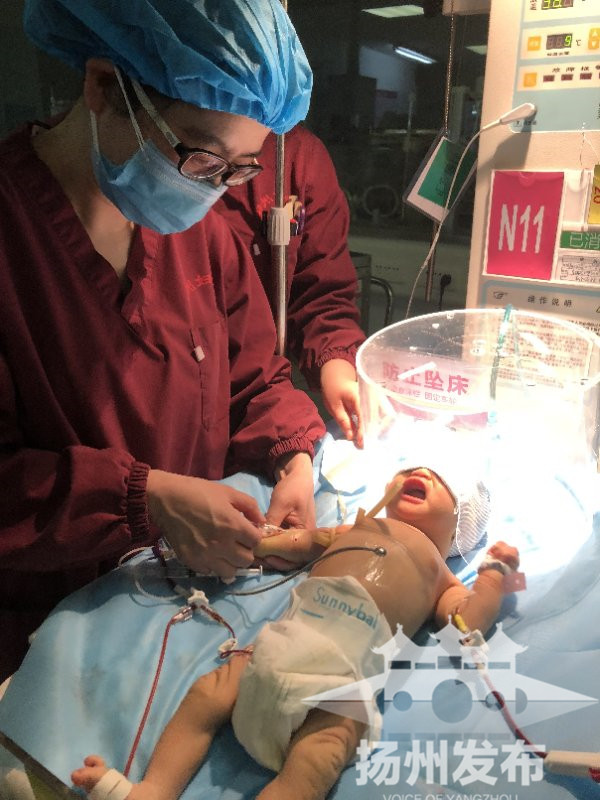
“叮铃铃……”2月15日上午10点多,市妇幼保健院新生儿救治中心的电话响起,原来是江都妇幼保健院打来“求助”电话:该院有一个出生刚26小时的男婴出现了黄疸,数值是正常患儿的3-4倍,情况不太乐观。市妇幼保健院立刻派救护车前往江都转运患儿。
“宝宝刚出生一天,见到他的时候还挺吃惊,全身发黄,完全是个‘小黄人’。”中午12点,市妇幼保健院新生儿科主任医师吴新萍看到了这个患儿,连忙进行检查:测经皮胆红素值已达335μmol/l,比在江都时的数值更高。入院后第一时间,医生给患儿进行强蓝光照射退黄、白蛋白阻断胆红素脑病治疗的同时,立刻检查胆红素、血型鉴定及溶血试验,结果显示总胆红素已达313.4umol/L。
“找出了出现黄疸的原因,孩子出现了新生儿溶血!”吴新萍说,该患儿的妈妈房女士血型为A型RHDCCee,极为罕见,属于比“Rh阴性熊猫血”还稀有的血型,高度提示患儿为极为罕见的稀有血型溶血。房女士和她的宝宝都属于RhD阳性,但问题出在了RH系统其他抗原上。房女士是A型RHDCCee,即Rh(E)阴性,宝宝的血型是A型RHDCcEe,即Rh(E)阳性,由于这是第二胎,房女士血液已产生E抗体,大量抗体通过胎盘传到患儿体内,导致宝宝出生后即出现严重的溶血性黄疸。
吴新萍说,如果不及时治疗,孩子会出现黄疸、水肿、贫血等,还会损伤神经系统,甚至导致死亡,而该患儿已经出现了严重贫血,“这是因为抗原在不断破坏宝宝的红细胞。”
治疗无效急需换血
宝宝血液配型却遇到难题
当天下午,医生给宝宝进行了静脉丙种球蛋白阻断溶血,继续强蓝光照射降低胆红素,但患儿经过强蓝光治疗后,胆红素没有下降,反而急剧上升。医生发现,通过阻断及光疗效果不太理想,且贫血、黄疸较前期严重,提示光疗效果差,且随时有发生胆红素脑病危险,这种疾病可能会留下智力低下、听觉障碍、脑瘫等神经系统后遗症。“需要紧急给宝宝换血!”医生在征得家属同意后,开始准备换血治疗。
由于房女士还在江都妇幼保健院住院,市妇幼保健院的医生立刻与他们联系,采了房女士的血标本后,由家属送至医院做母婴血型鉴定,同时紧急联系该院检验科与扬州血站。换血迫在眉睫,可找血遇到了难题。
“血型大类上分为A、B、O、AB这四种,但其实由于抗原成分的不同,其实细分有18类血型,但宝宝到底属于哪一种血型,我们无法做准确的血型鉴定。”检验科主任程文国说,因为该患儿血细胞遭到破坏,严重贫血,无法鉴定准确血型,但溶血严重,急需换血,所以他急忙进行盲配。
“孩子很幸运,我们在医院储存的A型血中找了一袋血与患儿匹配。”程文国说,盲配很难,当时他生怕配完整个医院的血,都找不到与患儿匹配的血型,“好在终于配型成功了”。
医护凌晨奋战3小时
宝宝“全身换血”终转危为安
一切准备就绪,16日凌晨1:00,包括吴新萍在内的10名医护人员开始为患儿进行换血。但过程并不简单,新生儿血管细,穿刺极为不易,换血也易发生很多并发症。医护人员一刻也不敢松懈,3个小时后,直到凌晨4:00,换血终于结束。“整个过程还算顺利,无并发症发生。”吴新萍缓了一口气,患儿溶血也得到有效控制。
由于患儿仍存在溶血,仍需输血纠正贫血,但无法配型还是一大难题。17日下午,经过市妇幼保健院多方联系,在扬州市中心血站协调下,终于从血库中再次盲配成功所需血液,予多次少量输血治疗,患儿贫血已纠正。
目前,患儿病情逐渐稳定,转危为安,已转出重症监护室,在普通病房进行治疗。吴新萍说,孩子将于下周出院,回到父母身边。
延伸阅读
为什么稀有血型的妈妈生出的宝宝会出现溶血?
新生儿溶血病是指由于母子血型不合,母亲体内产生与胎儿血型抗原不配的血型抗体,这种抗体通过胎盘进入胎儿体内,引起同族免疫性溶血,常见Rh血型系统和ABO血型系统的血型不合。新生儿期其他导致溶血的原因还有红细胞酶或红细胞膜缺陷,这些都有专有的名称,只有血型不合的溶血称为新生儿溶血病。
母亲和胎儿间Rh血型不合和ABO血型不合,是新生儿溶血病的主要病因。胎儿的血型是由父母双方决定的。如果胎儿从父亲遗传来的血型抗原是母亲所没有的,胎儿红细胞进入母体后使母亲产生相应的抗体,这些抗体再通过胎盘进入胎儿体内,导致抗原抗体的免疫反应,就会发生溶血。
(来源:扬州发布,编辑/程梦青)